Stillen fördern

Mit Ihrer Hilfe können wir fundiertes Fachwissen und nützliche Dokumente für die Praxis weiterhin kostenfrei auf unserer Webseite zur Verfügung stellen.Spenden
Die EISL-Fachinformationen werden regelmäßig überprüft und ergänzt.
Letzte Aktualisierung dieser Seite: 12/2025
Probleme der Brust, allen voran wunde Mamillen, sind neben der Sorge um eine ausreichende Milchbildung die erstgenannten Gründe, die das Stillen erschweren und häufig zum verfrühten Abstillen führen. Besonders in der ersten Stillzeit führen unerwartet auftretende Probleme bei den betroffenen Müttern zu großer Unsicherheit und Frustration. Sie benötigen Anerkennung für ihre Situation, schnelle und effektive Lösungen, sowie Hilfe zur Selbsthilfe.
Für die Behandlung und Therapie von wunden Mamillen gibt es nach wie vor wenig evidenzbasierte Empfehlungen. Verstärkte Forschung rund um dieses Thema ist dringend notwendig!
In der AWMF S3-Leitlinie „Therapie entzündlicher Brusterkrankungen in der Stillzeit“ (2013) werden evidenz- und konsensbasierte Empfehlungen gegeben, sie wird zur Zeit überarbeitet.
Die Leitlinie von 2013 finden Sie hier:
Diese EISL-Fachseite nimmt auf oben genannte Leitlinie Bezug, ergänzt jedoch die vorgeschlagenen Maßnahmen um weitere Erkenntnisse – vorwiegend verwendet das EISL aktuelle englischsprachige Literatur als Grundlage und bezieht sich zusätzlich auf Erfahrungen aus der Praxis.
Wir weisen darauf hin, dass in manchen Bereichen unterschiedliche Meinungen bestehen und aktuell diskutiert werden.
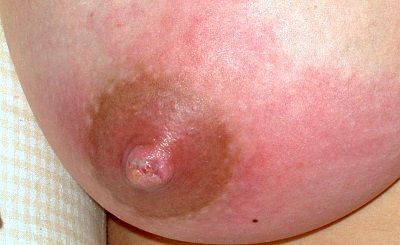
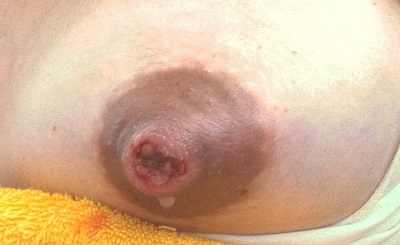
Zu den verbreiteten Mythen zählt, dass ein zu langes Anlegen des Kindes zu wunden Mamillen führt. Bei einer korrekten Anlegetechnik ist jedoch keine Einschränkung der Stillzeit nötig. Eine zeitliche Begrenzung kann hingegen zu mangelhafter Milchproduktion und Gedeihstörungen beim Baby führen. Auch die Ansicht, dass hellhäutige Frauen eine Neigung zu wunden Mamillen haben, konnte wissenschaftlich nicht bestätigt werden (Lauwers & Swisher, 2021:401).
Mamillenprobleme treten am häufigsten im frühen Wochenbett auf mit Höhepunkt bei ca. Tag 4 bis Tag 7. Eine erhöhte Sensibilität der Mamillen scheint in den ersten Tagen postpartum normal zu sein. Allerdings ist nach wie vor nicht ganz geklärt, warum schmerzende Mamillen über die erhöhte Sensibilität hinaus zu Stillbeginn so häufig auftreten (Core Curriculum LEAARC, 2024:443; Walker, 2023:496).

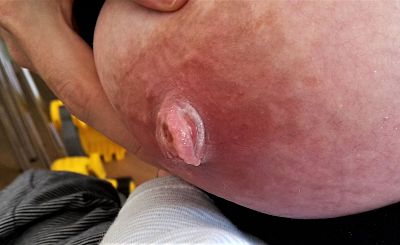
Core Curriculum LEAARC, 2024:443ff, Lauwers & Swisher, 2021:401ff; Walker, 2023:495ff
Bei wunden Mamillen wird das Prinzip der "feuchten Wundbehandlung" angewendet. Das bedeutet, dass die Wunde 24h pro Tag unter Beibehaltung des natürlichen feuchten Hautmilieus und bei einer Mindesttemperatur von 28–32°C gepflegt wird. Es ist wichtig, jeglichen Druck auf die Mamille zu verhindern, damit eine ungestörte Blutzirkulation gewährleistet ist.
Bei offenen Verletzungen und Rhagaden ist die Wundreinigung nach dem Stillen die Voraussetzung für eine rasche, störungsfreie Heilung. Um eine Wundinfektion zu vermeiden, ist die Einhaltung von Hygienemaßnahmen hierbei von großer Bedeutung.

Es gibt viele weitere Produkte, die zur Behandlung von wunden Mamillen angeboten werden. Auch in der aktuellen englischsprachigen Literatur werden unterschiedliche Salben, Cremes, Auflagen und Hausmittel genannt (Hydrogelauflagen, Multi-Mam Kompressen, Silberhütchen, medizinischer Honig, Teebeutel, Salbeipads usw.). Als EISL empfehlen wir diese Maßnahmen NICHT.
Insgesamt existieren kaum aussagekräftige Evidenzen zu Wirkung und Effizienz verschiedener Methoden. Außerdem entsprechen viele nicht den Prinzipien der feuchten Wundbehandlung unter besonderer Berücksichtigung des Stillens und der Beanspruchung der Mamillen. Eine Lasertherapie scheint die Wundheilung zu beschleunigen, ist jedoch nur in Kombination mit einer guten Stillberatung anzuwenden. Allerdings gibt es auch hierzu keine wissenschaftlich fundierten Aussagen.
Bei Entzündungszeichen reicht die Reinigung mit physiologischer Kochsalzlösung (NaCl) oder Wasser und Seife nicht mehr aus, eine antiseptische Lösung ist obligat. Dazu bietet sich nach neuesten Erkenntnissen Hypochlorige Säure (HOCl) an, aber auch Octenisept® ist möglich (sollte dann jedoch vor dem nächsten Stillen abgewaschen werden). Lesen Sie zu HOCl mehr in unserer Kategorie "Neues aus der Forschung":
→ Wundmanagement bei wunden Mamillen: Neue Überlegungen (10/2025)
Bei infizierten Wunden ist eine Salbe mit Wirkstoffen indiziert (Lauwers & Swisher, 2021:404; Walker, 2023:507).
Salbenmischungen (Kombination von Antimykotikum, Antibiotikum und Cortison) können die Heilung beschleunigen, da häufig Mischinfektionen auftreten.
Beispiele für mögliche Produkte:
Diese Salben werden nach dem Stillen und nach der Reinigung der Wunde mehrmals täglich dünn aufgetragen. Sie müssen vor dem nächsten Stillen nicht abgewaschen werden. Für das Kind sind alle Inhaltsstoffe bei kurzer Behandlungsdauer unbedenklich.
In neuerer Literatur (Core Curriculum LEAARC, 2024:444; Walker, 2023:503) wird eine topische Anwendung von reinen Glucocorticoiden, z.B. Triamcinolon 0,1% empfohlen.
Auskunft Embryotox an das EISL (Telefonat Dezember 2023):
Die Anwendung von Glucocorticoiden auf Brust und Mamillen ist unbedenklich, sofern es nach dem Stillen dünn und nicht öfter als 3-4x / Tag aufgetragen wird. Die Anwendungszeit wird mit ca. 7 Tagen angegeben.
Eine orale Antibiose kann in Einzelfällen notwendig sein. Aufgrund von neuem Wissen über das Mikrobiom der Brustdrüse und die Veränderung durch Antibiotika-Gabe scheint ein zurückhaltender Einsatz ratsam.
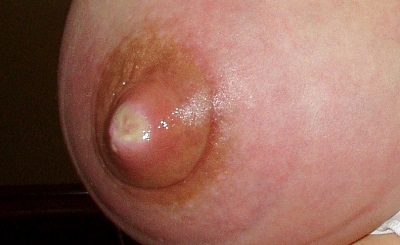
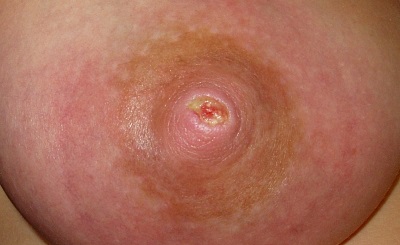
Bei Stillproblemen ist schnelle Hilfe durch kompetente Beratung wichtig. Häufig bringt eine Überprüfung und Verbesserung der Stillposition, des Erfassens der Brust, der Stillfrequenz oder der Dauer einer Stillepisode den entscheidenden Hinweis zur Lösung des Problems.
Vor dem Einsatz eines Stillhütchens ist zuerst zu überlegen, ob alle genannten Maßnahmen und Techniken bereits versucht worden sind. Es gilt immer noch, auch bestätigt durch neuere Studien, dass der Einsatz eines Stillhütchens nur als letztes Mittel angesehen werden sollte.
Lesen Sie weiter zu diesem Thema auf unserer Fachseite
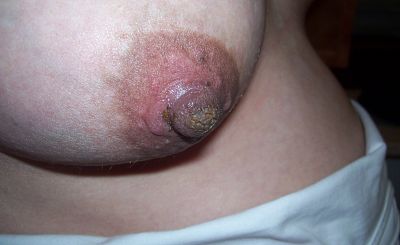
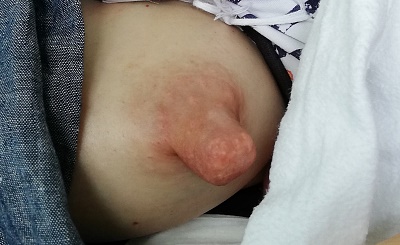
Wunde Mamillen können in Folge von oder in Kombination mit einem Vasospasmus auftreten. Auch Ekzeme, Pilzinfektionen oder andere Hauterkankungen können Schmerzen und Verletzungen mit sich bringen. Die Behandlung muss dementsprechend angepasst werden.
Einige Beschwerden werden nach heutigem Wissen als Folge einer Mammary Dysbiosis gesehen, also einem Ungleichgewicht des natürlichen Mikrobioms der Brust.
Lesen Sie dazu mehr auf unserer Fachseite zu diesem Thema:
Beim Vasospasmus kommt es durch eine kurzfristige Verengung der Blutgefäße in der Mamille zu einer Unterbrechung der Blutzufuhr. Dies führt zu krampfartigen, stechenden Schmerzen und zur Farbveränderung der Mamille (Weiß-, Lila oder Blaufärbung).
Der häufigste Grund ist die Über- oder Fehlbelastung des Gewebes durch inkorrektes Anlegen und Saugen des Kindes. Weitere Ursachen können eine allgemeine mütterliche Neigung zu Gefäßspasmen oder Durchblutungsstörungen (Raynaud Syndrom) sein, außerdem ein temporärer Magnesiummangel (häufig bedingt durch hohe Gaben während der Schwangerschaft und plötzliches Absetzen kurz vor oder zur Geburt). Auch das Abpumpen mit zu hohem Vakuum oder falschen Pumptrichtern kann einen Vasospasmus auslösen.
Folgeprobleme
Während der Spasmen haben die Frauen starke, stechende Schmerzen und der Milchfluss ist unterbrochen. Dies begünstigt die Entstehung eines Milchstaus. Liegt ein Vasospasmus in Kombination mit wunden Mamillen vor, ist die Wundheilung durch die Minderdurchblutung zusätzlich verzögert.
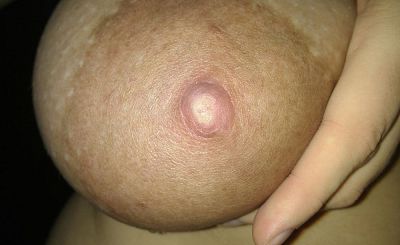
Neue Sichtweise bei „Soorinfektionen“
In den vergangenen Jahren wurde bei Hautproblemen an der Mamille häufig von einer Soorinfektion ausgegangen. Als Symptome wurden glänzende und/oder schuppige Haut von Mamille / Areola, brennende oder stechende Schmerzen an der Mamille oder auch in der Brust angegeben. Neuere Forschungen gehen allerdings davon aus, dass es sich dabei vorrangig um bakterielle Infektionen handelt (Betts et al., 2021; Douglas, 2021).
Oberflächliche Soor-Infektion
Laut Marsha Walker ist eine Diagnose einer oberflächlichen Soor-Infektion nur dann zu stellen, wenn mehrere Symptome in Kombination auftreten (Positive Predictive Value – PPV). Im Core Curriculum LEAARC (2024:450) wird eine oberflächliche Soorinfektion grundsätzlich angezweifelt.
Wenn mehrere Zeichen und Symptome in Kombination auftreten, scheint nach Walker eine oberflächliche Soorinfektion eine Möglichkeit zu sein:
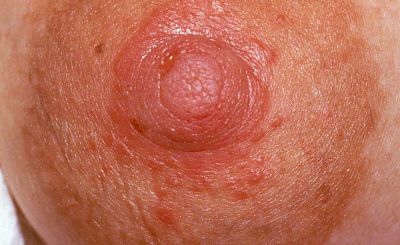
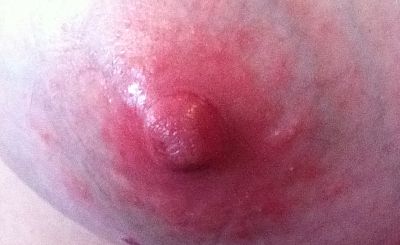
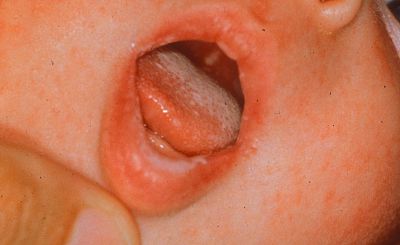
Wird aufgrund dieser Symptome eine oberflächliche Soorinfektion angenommen, kann lokal ein Antimykotikum (Miconazol, evtl. Clotrimazol) eingesetzt werden (Walker, 2023:504-505).
Problematisch sind häufige Resistenzen gegen die gängigen Medikamente. Weltweit wird auch Gentianaviolet eingesetzt, es ist in Deutschland wegen seiner karzinogenen Wirkung verboten.
Wenn allerdings diese Behandlung nach einigen Tagen keine deutliche Besserung bringt, sollte unbedingt an eine bakterielle Besiedelung von Mamille und Areola gedacht werden. Auch dabei zeigt sich häufig eine ähnliche Schmerzsymptomatik mit Stechen und Brennen.
In einigen neuen Studien (Betts et al., 2021; Douglas, 2021) wird die Verwendung eines Antimykotikums an Mamille und Areola grundsätzlich kritisch gesehen (siehe auch Core Curriculum LEAARC 2024:450).
Die Diagnose "Milchgangssoor" scheint laut der aktuellen Evidenzen nicht mehr haltbar zu sein (Jiménez et al., 2017; Mutschlechner et al., 2016). Brennende/stechende Schmerzen in der Brust sind vorrangig Zeichen einer subakuten Mastitis, können jedoch auch andere Ursachen wie z.B. Vasospasmus oder Mammary Constriction Syndrome haben. Bei der Diagnosestellung sind daher diese Differentialdiagnosen unbedingt mit in Betracht zu ziehen!
Beim Milkblister zeigt sich auf der Mamille ein weißes oder gelbliches Bläschen oder ein kleiner Pfropfen, der scheinbar den Abfluss der Milch aus einem bestimmten Areal behindert. Es handelt sich hierbei um eine Ansammlung von Zellen, Bakterienabfallprodukten und Milchkomponenten, die nach Entstehung einer Dysbiose des Brust-Mikrobioms und Verengung der Milchgänge an der Mamillenspitze sichtbar wird.
In Folge entsteht im betroffenen Areal meist ein Milchstau, welcher durch Schmerzen und tastbare Verhärtungen (typischerweise ohne Fieber) charakterisiert ist.
Das Auftreten von Milkblistern ist mit einer Erhöhung der Häufigkeit einer subakuten Mastitis assoziiert.
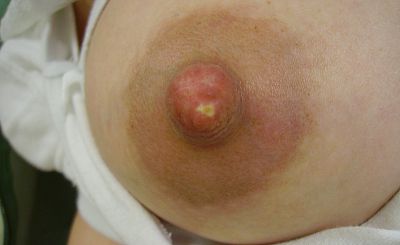
CAVE: Eröffnete Miklblister sind potentielle Eintrittspforten für Keime.

Mit Ihrer Hilfe können wir fundiertes Fachwissen und nützliche Dokumente für die Praxis weiterhin kostenfrei auf unserer Webseite zur Verfügung stellen.Spenden