Stillen fördern

Mit Ihrer Hilfe können wir fundiertes Fachwissen und nützliche Dokumente für die Praxis weiterhin kostenfrei auf unserer Webseite zur Verfügung stellen.Spenden
Unsere Fachinformationen werden regelmäßig überprüft und ergänzt.
Letzte Aktualisierung dieser Seite: 04/2026
Es gibt viele verschiedene Indikationen zum Gewinnen von Muttermilch, z.B. bei Trennung von Mutter und Kind nach einer Frühgeburt oder wenn eine schwangere Diabetikerin bereits präpartal Kolostrum gewinnt. Muttermilch kann von Hand oder mit Hilfe einer Pumpe gewonnen werden.
Sowohl für effektives Gewinnen von Hand als auch mit der Pumpe ist ein gutes Management von großer Bedeutung – insbesondere, wenn die Milchbildung komplett oder überwiegend ohne direktes Stillen des Babys aufgebaut werden muss. Ein gutes Pumpmanagement trägt dazu bei, die Milchmenge zu erhöhen und die Stimulation für die Mutter so zu gestalten, dass sie effektiv in die Milchbildung kommt und diese auf einem adäquaten Level halten kann.
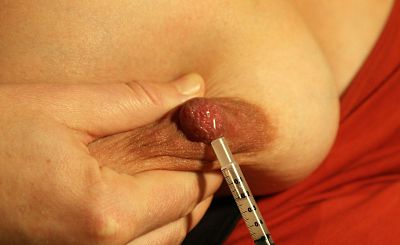
Gewinnen von Muttermilch mit der Hand ist in den ersten Stunden und Tagen nach der Geburt meist am effizientesten und wird nach und nach durch die Milchpumpe ergänzt. Idealerweise liegt der Beginn zum Gewinnen von Kolostrum per Hand innerhalb der ersten Stunde pp (Parker et al., 2015). Zusätzlich wird bei Trennung von Mutter und Kind innerhalb der ersten 6 Stunden postpartum mit dem Pumpen begonnen. Die Handgewinnung wird während der ersten 3 Tage parallel zum Abpumpen weiter fortgesetzt.
Auch wenn Mutter und Kind zusammen sind, kann die Handgewinnung von Kolostrum von großer Bedeutung sein, z.B. wenn das Anlegen (noch) nicht optimal gelingt, das Baby sehr schläfrig ist, die postpartale Gewichtsabnahme Anlass zur Überprüfung des Stillmanagements gibt oder wenn der Blutzucker des Neugeborenen stabilisiert werden soll. Eine medizinisch indizierte Zufütterung sollte nach Möglichkeit mit gewonnenem Kolostrum durchgeführt werden.
Ein gutes Pumpmanagement wird vor allem benötigt, wenn das Kind nicht oder nur selten selbst an der Brust stillen kann und die Milchproduktion mit Hilfe der Pumpe aufgebaut und/oder erhalten werden soll, bis das Kind das Stillen vollständig selbst durchführen kann.

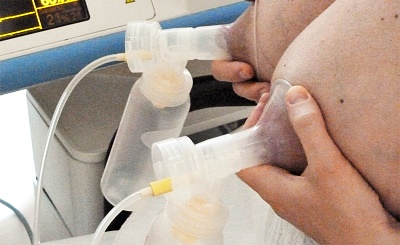
(Core Curriculum LEAARC, 2024:664; Lauwers et al., 2027, Chap. 22, pp. 474f; Lawrence, 2022:663)
Manchmal dauert es eine Weile, bis Milch aus der Brust fließt. In dieser Situation sollte nicht der Druck der Finger verstärkt, sondern die Brustmassage wiederholt, Handbewegungen kontinuierlich fortgeführt und die Seiten gewechselt werden.
Wichtig ist dabei, dass die Finger nicht auf der Haut "rutschen", keine Schmerzen entstehen und weder Mamille noch Gewebe gedrückt oder gequetscht wird (Lauwers & Swisher, 2021:532). Je liebevoller mit der Brust umgegangen wird, umso besser fließt die Milch!


Zur Handgewinnung gibt es auch gutes Videomaterial, das kostenlos verfügbar ist. Besonders empfehlenswert sind die folgenden Links:
Für Neugeborene diabetischer Mütter ist das Kolostrum besonders wertvoll und wird, zur Prävention einer Hypoglykämie, bereits innerhalb der ersten halben Stunde postpartum benötigt. Da die meisten Neugeborenen zu diesem Zeitpunkt noch nicht bereit dazu sind, direkt an der Brust zu trinken, wird die Mutter dazu angeleitet, Kolostrum von Hand zu gewinnen. Auf diese Weise wird auch das ungestörte Self-Attachment des Babys nicht unterbrochen.
Als präventive Maßnahme empfehlen wir daher, dass diabetische Mütter bereits zum Ende der Schwangerschaft (ab der 37. Schwangerschaftswoche) angeleitet werden, Kolostrum zu gewinnen und es eingefroren zur Entbindung mitzubringen (Soltani Scott, 2012; Walker 2017). Eine genaue Erläuterung der Hintergründe und Empfehlungen für die Praxis gibt das folgende Dokument:
Weitere Informationen zu diesem Themenfeld finden Sie auch auf unseren folgenden Fachseiten:
Unser EISL-Faltblatt "Präpartale Kolostrum-Gewinnung bei Schwangeren mit Diabetes mellitus oder Gestationsdiabetes" kann in gedruckter Form in unserem Shop bestellt werden:

Wenn nur gelegentlich gepumpt wird, um zum Beispiel einen Vorrat für kurze Abwesenheiten der Mutter anzulegen, ist meist eine Handpumpe oder das Abpumpen mit dem Einzel-Pumpset einer elektrischen Milchpumpe ausreichend.
Wenn eine Mutter jedoch bereits in der Klinik oder über einen längeren Zeitraum pumpt, um für ihr Kind Muttermilch zu gewinnen, ist stets ein doppelseitiges Abpumpen mit einer modernen elektrischen Milchpumpe Mittel der Wahl. Dadurch wird die Brust besser stimuliert, die Milchbildung effizienter gesteigert und zudem Zeit gespart.
Bei den Pumptrichtern ist darauf zu achten, dass sie zu der Größe der Mamille passen und richtig an der Brust gehalten werden. In Einzelfällen sind auch unterschiedliche Größen für jede Brustseite erforderlich.
Die Mutter sollte das für sie maximal komfortable Vakuum zum Abpumpen nutzen – Abpumpen darf nicht schmerzen. Es ist sinnvoll, als Fachkraft das Abpumpen genau wie eine Stillmahlzeit zu beobachten, um zu beurteilen, ob das Pumpen effektiv funktioniert und die Brust nicht verletzt wird.
In den ersten Tagen nach der Geburt ist der Prolaktinspiegel hoch und die Prolaktinrezeptoren können besetzt werden. Häufiges Entleeren – mind. 8x, besser 10–12x bereits in den ersten 24 Stunden und nachfolgenden Tagen – unterstützt den Aufbau einer ausreichenden Milchbildung und verringert insbesondere bei Frühgeborenen längerfristig das Risiko einer zu geringen Milchproduktion bei der Mutter.
Grundsätzlich sind die zeitlichen Abstände zwischen den Pump-Einheiten nicht entscheidend. Die Pumpsitzungen werden am besten so in den Alltag integriert, dass die hohe Frequenz realistisch erreichbar ist, auch wenn dadurch manche Pumpsitzungen kurz aufeinanderfolgend und manche in größeren Abständen durchgeführt werden. In manchen Fällen kann ein Pump-Protokoll helfen, eine gewisse Struktur im Tagesablauf aufzubauen – meist reicht eine einfache Strichliste.
Eine 4–5-stündige Nachtruhe ist empfehlenswert, um die Ressourcen der Mutter zu schonen und somit das Abpumpen über einen längeren Zeitraum aufrecht erhalten zu können.
Das häufige Stimulieren der Brust sollte beibehalten werden bis die Milchbildung gut etabliert ist und mindestens 500–700ml/ 24 Stunden, besser 800–1000ml/ 24 Stunden erreicht werden (Walker, 2023:393). Diese Aufbau-Phase dauert meist ca. 10 - 14 Tage.
Zur Erhaltung der Milchmenge (Erhalt-Phase) nach erfolgreichem Aufbau:
Frequenz schrittweise reduzieren, meist sind mindestens 5x, besser 6–8x / 24 Stunden weiterhin notwendig – idealerweise weiterhin mit Doppelpumpset (Walker 2023:596).
Eine Pumpsitzung mit doppelseitigem Abpumpen benötigt ca. 15 - 20 Minuten. In jedem Fall sollte vor dem Pumpen eine oxytocinstimulierende Brustmassage erfolgen und das Abpumpen während der Aufbau-Phase zusätzlich durch kurze Pausen mit weiteren Brustmassagen unterbrochen werden (Pump-Methoden, s. unten).
Im Gegensatz zu einer technischen, unpersönlichen Pumpe ist ein Baby an der Brust warm, es riecht gut und stimuliert die mütterliche Liebe und Zuwendung. Oxytocin ist für das Fließen der Milch sehr entscheidend. Alle Maßnahmen, die die Oxytocinausschüttung unterstützen, sind daher beim Pumpen besonders hilfreich, z.B.
• Bequeme Körperhaltung der Mutter, ggf. unterstützt durch Kissen/Decken
• Liebevolle Brustmassage vor dem Abpumpen und in Pump-Pausen
• Erwärmen der Brust, z.B. durch warme Tücher, Kirschkernkissen o.ä.
• Regelmäßiger Hautkontakt mit dem Kind
• Wenn möglich: in der Nähe des Kindes abpumpen, Kind sehen, hören, riechen
• Entspannungsmaßnahmen: Musik hören, lesen, Rückenmassage etc.
Für Frauen, die über einen längeren Zeitraum abpumpen, kann außerdem die Nutzung eines speziellen Bustiers oder ähnlicher Hilfsmittel sinnvoll sein, um die Pumptrichter sicher an der Brust zu fixieren und den Vorgang zu erleichtern. Immer häufiger werden mittlerweile auch sogenannte "Hands-free-Pumpen" verwendet. Viele Frauen können damit ab der Erhalt-Phase gut abpumpen – eine regelmäßige Überprüfung der Effektivität und des korrekten Sitzes der Pumpe (mögliches Verrutschen bei viel Bewegung) ist hier empfehlenswert.
Der Pumpvorgang selbst besteht aus einer Kombination von Brustmassage, Abpumpen und kurzen Unterbrechungen. Dadurch wird die Oxytocinausschüttung effektiver stimuliert, als beim durchgängigen Pumpen über eine längere Zeit. Diese Methode bezeichnen wir mit dem Überbegriff "Intervall-Pumpen".
Es gibt mehrere Varianten des Intervall-Pumpens. Das EISL verwendet folgende Begriffe:
POWER-PUMPING (nach Arnold, 2010:143)
– geeignet als grundlegende Standard-Methode für die Aufbau-Phase
1. Brustmassage/Oxytocinmasssage
2. Doppelseitiges Abpumpen für ca. 5 Minuten
3. Kurze Unterbrechung – etwas trinken, strecken, aufstehen (Oxytocinsteigerung)
Punkte 1 - 3 insgesamt 3x wiederholen – Gesamtdauer 15 - 20 min.
Eine Handgewinnung im Anschluss an das Pumpen (mit Seitenwechsel rechts-links-rechts-links) bringt wichtige fettreiche Zusatz-Milliliter (Morton, 2012/ 2017).
CLUSTER-PUMPING (nach Walker, 2023:395)
– als ergänzende Methode bei Bedarf 1-2 x täglich, um die Milchmenge zu steigern
1. Brustmassage/Oxytocinmassage
2. Doppelseitiges Abpumpen für ca. 10 - 12 Minuten oder bis die Milch nicht mehr fließt
3. Pause von ca. 10 - 12 Minuten
Punkte 1 - 3 insgesamt ca. 3x wiederholen – Gesamtdauer ca. 1 Stunde
Diese Pumpmethode entspricht dem typischen „Clusterfeeding“ von gestillten Kindern. Das Cluster-Pumping ist vor allem als zusätzliche Unterstützung hilfreich, wenn die Milchmenge noch weiter gesteigert werden soll, z.B. bei Milchmangel oder bei Frühgeborenen.
Empfohlene Kombination in der Aufbau-Phase: z.B. 8 x Power-Pumping + 1x Cluster-Pumping/ 24 h
HANDS-ON-PUMPING (nach Morton et al., 2012/ 2017)
– ergänzend zur Steigerung der Milchmenge und/oder des Fettgehalts der Milch
Eine gleichzeitig während des Pumpens durchgeführte Brustmassage/ Brustkompression führt sowohl zu einer erhöhten Milchmenge als auch zu einem erhöhten Fettgehalt der Milch (Lawrence, 2022:663). „Hands-on-Pumping“ ist einfacher, wenn ein speziell dafür zugeschnittenes Bustier o.ä. getragen wird, so dass man die Pumptrichter nicht festhalten muss und die Hände für die Brustmassage frei hat.
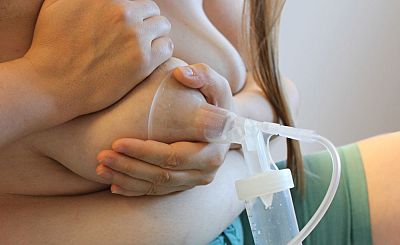

(ABM, 2017, Core Curriculum, 2024:667; Lawrence & Lawrence, 2022:663,672)
Nicht mehr empfohlen wird eine Reinigung der Brust vor dem Abpumpen. Auch das händische Gewinnen und Verwerfen der ersten Tropfen Muttermilch gilt als überholt (ABM, 2017; Arnold, 2010:172f; Lawrence, 2022).
Allgemeine Krankenhausrichtlinien sind zu beachten, jede NICU hat bezüglich der Reinigung und Sterilisation von Pumpsets eigene Hygiene-Vorschriften (Lauwers & Swisher, 2027).
Die Frage, wo und wie lange soll Muttermilch aufbewahrt werden kann, wird in verschiedenen Fachpublikationen diskutiert. Die Empfehlungen variieren allerdings, weil die Evidenzlage relativ dünn ist und somit Spielraum für Interpretationen lässt.
Die Milchsammelbehälter sind mit Datum, Uhrzeit und Name des Kindes zu versehen (Lawrence, 2022:673). Im Kühlschrank wird der hintere Bereich zur Kühlung empfohlen, die Aufbewahrung in der Kühlschranktür ist zu vermeiden. Höhere Temperaturen ermöglichen ein schnelleres Keimwachstum (ABM, 2017). Der Transport der Milch in die Kinderklinik muss gekühlt erfolgen (Kühltasche).
| Muttermilch: | Aufbewahrungsort: | Temperatur: | Gesunde Kinder/ Zuhause: | Frühgeborene/ Klinikbereich: |
| Frisch gewonnen | Raumtemperatur | 16°–29° | 4 Std. (CDC)/ 6-8 Std. unter optimalen Bedingungen (CDC, ABM, HMBANA) | Innerhalb 1 Std. in Kühlschrank oder Gefrierschrank geben |
| Frisch gewonnen | Kühltasche mit Coldpacks | 15° | 8 Std. (ABM)/ 24 Std. (HMBANA, Lawrence) | keine spezielle Angabe |
| Frisch gewonnen | Kühlschrank | 4° | 4 Tage (ABM, CDC, Lawrence)/ 5-8 Tage unter optimalen Bedingungen (ABM, HMBANA) | 48-72 Std. (Core Curriculum, 2024) |
| Frisch gewonnen | Gefrierschrank | –18° | 6 Monate (ABM, CDC)/ 1 Jahr unter optimalen Bedingungen (HMBANA) | 3-6 Monate (Core Curriculum, 2024) |
| Nach Tiefkühlung, aufgetaut | Raumtemperatur | 16°–29° | 1–2 Std. (CDC, HMBANA) | keine spezielle Angabe |
| Nach Tiefkühlung, aufgetaut | Kühlschrank | 4° | 24 Std. (CDC, HMBANA)/ 48 Std. (Lawrence) | 24 Std. |
ABM, 2017; AWMF, 2024; Arslanoglu et al., 2023; CDC, 2025; Core Curriculum LEAARC, 2024; HMBANA, 2024; Lauwers & Swisher, 2027; Lawrence, 2022; Wambach & Spencer, 2026
Das Auftauen der Milch sollte im Kühlschrank oder bei Raumtemperatur erfolgen. Erwärmt werden kann die Muttermilch unter fließend warmem Wasser oder im Flaschenwärmer. Ein kurzes Wasserbad von wenigen Minuten ist ausschließlich für den häuslichen Bereich eine Option. Muttermilch sollte nicht in der Mikrowelle erwärmt oder aufgetaut werden.
Im Mai 2024 hat die Europäische Union die Verordnung 2024/1938 über Substanzen menschlichen Ursprungs (Substance of Human Origin, kurz SoHO) verabschiedet. Diese ersetzt die bisherigen Richtlinien zu Blut, Gewebe und Zellen und erweitert den Anwendungsbereich auf Substanzen wie Muttermilch und fäkale Mikrobiota. Sie tritt bereits im August 2027 in Kraft. Ziel ist es, die Sicherheit und Qualität dieser Substanzen zu verbessern und den grenzüberschreitenden Austausch innerhalb der EU zu erleichtern.
Muttermilch – mehr als nur ein Nahrungsmittel?
Mit der neuen Verordnung wird Muttermilch erstmals EU-weit als Substanz menschlichen Ursprungs klassifiziert. Dies bedeutet, dass für Spender:innen, Empfänger:innen und die Verarbeitung von Muttermilch künftig einheitliche Qualitäts- und Sicherheitsstandards gelten. Die Verordnung verpflichtet Einrichtungen, die mit Muttermilch arbeiten, zur Registrierung und Einhaltung spezifischer Anforderungen hinsichtlich Hygiene, Lagerung und Rückverfolgbarkeit. Zudem wird betont, dass Spenden grundsätzlich freiwillig und unentgeltlich sein sollten, wobei nationale Regelungen Ausnahmen zulassen können.
Einen umfassenden deutschsprachigen Artikel zu diesem Thema finden Sie → hier.


Es gibt etliche gute Materialien, die für Eltern zur Verfügung stehen und das Gewinnen von Muttermilch sowie die Anleitung zu einer vorbereitenden Brustmassage beinhalten:

Mit Ihrer Hilfe können wir fundiertes Fachwissen und nützliche Dokumente für die Praxis weiterhin kostenfrei auf unserer Webseite zur Verfügung stellen.Spenden